Синдром «пустого турецкого седла»
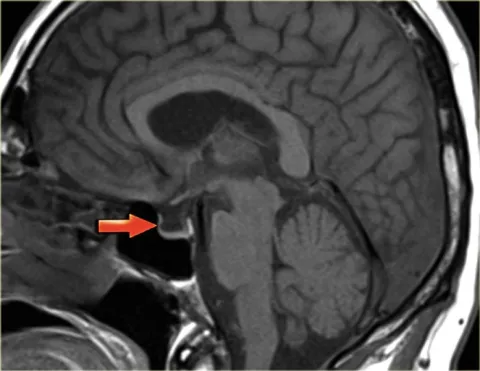
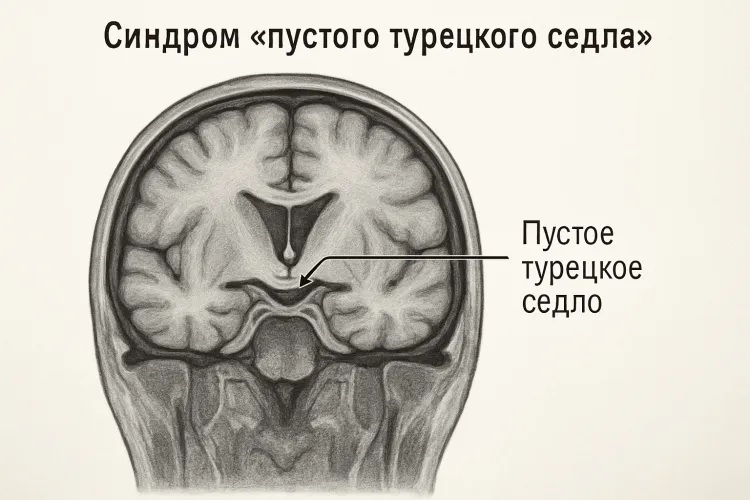
Синдром «пустого турецкого седла» - состояние, при котором из-за недостаточности диафрагмы турецкого седла, мягкая мозговая оболочка и ткани находящиеся рядом с ней внедряются в полость седла и при этом сдавливают гипофиз. Очень распространённое заболевание в области головного мозга, быстро выявляемое благодаря исследованию МРТ турецкого седла. Патологоанатом В.Буш в 1951 году первым предложил обозначение «турецкое седло», из–за характерной формы клиновидной кости, похожей на всем известную деталь конского снаряжения.
Что это такое?
Турецкое седло – это термин, обозначающий полое образование в теле клиновидной кости черепа человека в виде выемки по форме напоминающей седло, и имеет размер 8-12 мм. В центре седла располагается гипофиз – мозговой узел, отвечающий за выработку гормонов влияющих на рост, репродуктивную способность и обмен веществ и являющийся центральным органом эндокринной системы и соединен с гипотоламусом. Гипофиз отделён от остальной мозговой оболочки и субарахноидального пространства, наполненного спинномозговой жидкостью – перегородкой, твёрдой мозговой оболочкой - диафрагмой. Гипоталамус соединён с гипофизом ножкой, через отверстие в центре диафрагмы седла, и выполняет в организме функцию гомеостаза и нейроэндокринную деятельность.
В обычном состоянии гипофиз, располагается по центру турецкого седла и имеет свойство в течение жизни, увеличиваться, занимая всё пространство гипофизарной ямки (часть седла где находится гипофиз). При нарушении целостности, истончения, деформации или недоразвитости защитницы гипофиза - диафрагмы турецкого седла, происходит продавливание гипофиза, путём попадания мягкой мозговой оболочки и спинномозговой жидкости внутрь седла и гипофизарной ямки. Из-за этого происходит распластывание гипофиза по нижней стенке седла в виде тонкого слоя ткани, это и дало название синдрому «пустого турецкого седла». Также область турецкого седла, соседствует с переплетением зрительных нервов, над ней частично перекрещиваются зрительные нервы и тракты, что в свою очередь в случае искажения структуры гипофиза, ведет к проблемам связанным со зрением.
Конечно, эта деформация железы негативно отражается на её деятельности, вызывая в организме, гормональные эндокринные нарушения. Продавливание содержимого клиновидной кости, также может возникнуть вследствие повышения внутричерепного давления – гипертензии, это случаях, и когда имеется врожденная патология диафрагмы седла и как дополнительный фактор при приобретённом синдроме.
Виды патологии
Диагностирование синдрома «пустого турецкого седла» бывает по статистическим данным у каждого десятого. Больше всего встречается у женщин в возрасте от 35 до 55 лет и напрямую связан с ожирением (75%) и деятельностью женского организма – беременности и менопауза (считается, что дополнительные фактором, являются аборты).
Ученые выделяют необходимость разделять виды синдрома:
- Первичный или идиопатический – как следствие врожденной недостаточности, бессимптомный, обнаруживается в основном случайно на МРТ при обследовании на другое заболевание.
- Вторичный - после лучевого и хирургического лечения или инфекций – сопровождается неприятными симптомами.
Склонность к синдрому может быть наследственной, так и последствием влияния различных факторов.
Причины «пустого турецкого седла»
Медицина выявила несколько причин возникновения и диагностирования синдрома.
- Врожденная деформация диафрагмы и наследственная предрасположенность;
- Многочисленные беременности, прерывание беременности и менопауза;
- Некроз гипофиза в результате ишемии, также как следствие сердечно-сосудистых заболеваний;
- Длительный приём гормональных препаратов и контрацептивов;
- Перенесённые инфекционные заболевания;
- Механические воздействия и черепно-мозговые травмы;
- Опухоли головного мозга;
- Последствия онкологического лечения;
- Ожирение, злоупотребление антибиотиками и прочее.
Симптомы «пустого турецкого седла»
Часто клиническое проявление синдрома бывает бессимптомно или с периодическими нарастаниями симптомов, а также сочетаниями эндокринологических и неврологических проявлений.
Симптомы, относящиеся к неврологической части проявлений заболевания.
- Нейропатологические и зрительные расстройства - ухудшения зрения, черные точки в глазах и усиленная слезоточивость;
- Головные боли, с отсутствием локализации и увеличением интенсивности, при этом не зависят от времени суток или состояния сна или бодрствования человека;
- Всплески артериального давления, часто сопровождающиеся обмороками, одышкой или ознобом, диареей, болями в грудной клетке;
- Увеличение температуры тела до незначительных пограничных показателей;
- Боли в области живота, судорожные реакции.
Эндокринные сигналы организма, указывающие на отклонения функции гипофиза.
- Ожирение – 75% больных имеют лишний вес;
- Нарушение половой функции у мужчин и увеличение грудных желёз;
- Гиперактивность щитовидной железы и как следствие: повышенное потоотделение, тремор рук и век, эмоциональная нестабильность, более частое сердцебиение;
- Недостаточное (гипо) функционирование щитовидной железы: усталость, запоры, отечность, сухость кожных покровов;
- Нарушение менструального цикла, проявление бесплодия;
- Снижение функции надпочечников – синдром Иценко – Кушинга – характеризуется усилением волосяного покрова, психическими нарушениями, пигментацией.
Конечно, всё вышеизложенное имеет отношение и к множеству других заболеваний, поэтому для диагностирования синдрома, необходимо направленное обследование.
Диагностика синдрома
Сложность выявления заболевания, требует сочетания нескольких видов диагностики.
- Предварительная, контактная диагностика врача – после всестороннего анализа жалоб пациента и сопоставление их с анамнезом заболевания - направление на предметное обследование;
- Исследование клинических показателей крови - анализ крови на тиреоидные гормоны (гормоны, вырабатываемые щитовидной железой);
- Аппаратное исследование. Здесь может быть применено несколько аппаратов электронной диагностики – иногда требуются в совокупности. МРТ – даёт самую точную картину состояния мозговых нарушений. На МРТ видно насколько деформирован гипофиз, его проседание и степень смещения. Далее диагностика КТ (компьютерная томография) – позволит специалисту точно определить размеры железы и возможные сдвиги местоположения. Есть ещё – рентген – боковая проекция черепа и прицельное исследование нужной области, но он не может дать чёткой картины и может применяться только как первичный вариант, перед более чёткой диагностикой.
Часто «пустое турецкое седло» выявляют в процессе диагностирования других, попутных или не связанных заболеваний.
К какому врачу идти?
Если человек замечает странные не связанные ни с чем головные боли, неоправданно быстрый набор веса или неуправляемую гипертонию, то конечно, необходимо обратиться к терапевту – врачу который на основании жалоб и явных предпосылок, уже направит вас на обследование и на консультации: к неврологу – для выявления или исключения неврологических проблем; к офтальмологу – чтобы в случае чего исключить ухудшения, связанные напрямую именно со зрительными каналами или с другими заболеваниями; к эндокринологу для оценки показаний лабораторных гормональных исследований. И затем врач на основании собранного материала, сможет с точностью поставить диагноз и выработать эффективный план мониторинга за состоянием и предложить варианты лечения пациента.
Лечение
Лечение «пустого турецкого седла» в основном симптоматическое. Медики сначала точно должны диагностировать синдром, если выяснится что это врожденная патология, то лечение здесь не требуется. Пациента ставят на учет в профильном медицинском учреждении, для осуществления контроля и мониторинга заболевания.
Если заболевание приобретённое (вторичное), то лечение назначается врачом на основании наличия основных проблем у пациента.
- Повышенное давление – сосудистая терапия и наблюдение у терапевта и кардиолога;
- Проблемы со зрением – контроль и вспомогательное лечение у офтальмолога;
- Плохие анализы – сильное превышение или уменьшение тиреоидных гормональных показателей - заместительная поддерживающая терапия препаратами из области эндокринных заболеваний;
- Частые мигрени, слабый иммунитет – также терапевт вам посоветует дополнительные лекарства для исчезновения данных симптомов.
Обращение к хирургу, требуется не часто и только в крайних случаях, когда другого выбора нет. Хотя нередко хирургическое вмешательство, это часть обычного лечения и его назначают, если считают, что это избавит пациента от проблемы. Но, всё-таки, часто это крайнее средство для устранения серьёзных проблем:
- Удаление опухолей головного мозга различной этиологии;
- Провисание зрительных нервов и трактов в отверстие диафрагмы – есть опасность полной потери зрения;
- Просачивание спинномозговой жидкости через отверстие в диафрагме седла и истечение СМЖ из носа.
Народное лечение малоэффективно, но имеет место быть как общее укрепление организма и насыщение его витаминами. Также, следует отказаться от приема гормональных средств, разработать план снижения веса и исключить пищевые излишества.
Прогноз
Симптоматическое течение синдрома может быть очень разным, как по интенсивности негативных проявлений, так и по характеру проблем. Поэтому ставить какие либо прогнозы в отношении заболевания бесполезно. Само положение гипофиза (питуитарной железы или нижнего мозгового придатка), не гарантирует того или иного течения недуга, нет никаких стандартов.
Подбор лечения также совершенно не стандартный и включает в себя различные подходы к лечению симптоматики заболевания или просто заключается в мониторинге протекания болезни, если это врожденный не требующий вмешательства недуг, но всё-таки не исключающий возможности прогрессирования распластывания железы и ухудшения состояния. Часто нужна постоянная щадящая поддерживающая или заместительная гормональная терапия.
Здесь, наилучшим решением будет переход на здоровый образ жизни, закаливание, укрепление иммунитета, правильное питание - согласно рекомендации профильных специалистов. Здоровый сон, абстрагирование от стрессовых ситуаций (возможность избежать стресса) и конечно получение положительных эмоций, обязательно поможет организму в борьбе с этой проблемой.
| Обследование | Цена руб. |
|---|---|
| Одиночные исследования | |
| МРТ головного мозга | 65005800 |
| МРТ вен головного мозга | 65005800 |
| МРТ артерий головного мозга | 65005800 |
| МРТ гипофиза | 65005800 |
| МРТ придаточных пазух носа | 35003000 |
| МРТ глазных орбит | 65005800 |
| МРТ при нейроваскулярном конфликте | 85007500 |
| Комплексные исследования | |
| МРТ вен головного мозга + МРТ артерий головного мозга | 105009500 |
| МРТ головного мозга + МРТ придаточных пазух носа | 82007500 |
| МРТ головного мозга + МРТ орбит | 105009500 |
| МРТ головного мозга + МРТ гипофиза | 105009500 |
| МРТ головного мозга + МРТ гипофиза + МРТ придаточных пазух + МРТ орбит | 1560013500 |
| МРТ головного мозга + МРТ вен головного мозга | 105009500 |
| МРТ головного мозга + МРТ артерий головного мозга | 105009500 |
| МРТ артерий головного мозга + МРТ артерий шеи | 105009500 |
| МРТ головного мозга + МРТ артерий головного мозга + МРТ вен головного мозга | 1380012500 |
| Комплексное исследование "головная боль": МРТ головного мозга + МРТ артерий головного мозга + МРТ вен головного мозга + МРТ шейного отдела позвоночника | 1580014500 |
| Комплексное исследование "рассеяный склероз" : МРТ головного мозга + МРТ шейного отдела позвоночника + МРТ грудного отдела позвоночника + Контрастирование всех отделов | 2950025000 |